
La artroplastia total de cadera es una de las cirugías que proporciona mayor satisfacción por la gran mejora en la calidad de vida que genera entre los pacientes.
Es así hasta el punto que ha sido definida por algunos autores como la cirugía del siglo XX. Se trata de un procedimiento que consiste en la substitución de la articulación de cadera por una articulación artificial o prótesis.
El motivo de intervención más común es la artrosis, una enfermedad causada por el desgaste del cartílago que acaba produciendo un mal funcionamiento de la articulación. Se trata de un proceso común en personas mayores -mayores de 65 años- que cursa con dolor y que puede limitar de forma importante la actividad cotidiana de la persona.
En el contexto actual de innovaciones y avances tecnológicos continuos y ante una gran presión por parte de los fabricantes, el abanico de prótesis a disposición de los cirujanos ortopédicos es cada vez mayor. Esta situación hace necesario que las prótesis utilizadas presenten evidencia científica basada en estudios clínicos o bién en datos de registros.
La legislación que regula la comercialización de dispositivos sanitarios (medical devices en inglés), como las prótesis, es más laxa que la que regula los fármacos de forma que no se requiere el mismo tipo de estudio y, por tanto, de evidencia científica para su aprobación. Justamente esta normativa está en proceso de revisión y pronto estará disponible una nueva legislación al respecto.
Hace un par de años, la prestigiosa revista BMJ (British Medical Journal) publicó un artículo que mostraba que en el Reino Unido el 24% de las prótesis de cadera utilizadas no tenían ninguna evidencia científica que apoyara su efectividad clínica.
A partir de esta publicación y aplicando la misma metodología, desde el Hospital Sant Rafael de Barcelona y con la colaboración del Registro Catalán de Artroplastias (RACat) de la Agència de Qualitat i Avaluació Sanitàries de Catalunya (AQuAS), nos propusimos analizar cuál era la evidencia científica de las prótesis de cadera usadas en los hospitales públicos de Cataluña que habían enviado sus datos al RACat durante el periodo 2005-2013.
Lo hicimos a partir de una búsqueda en las diferentes plataformas destacando el Orthopaedic Data Evaluation Panel (ODEP), así como Tripdatabase, PubMed y Google académico.
Después del análisis de las 18.816 cótilas o acetábulos y de los 19.546 tallos femorales (los componentes principales de las prótesis de cadera) que se incluyeron en el registro, la primera sorpresa fue observar que se habían utilizado 123 modelos diferentes de cótilas y 138 modelos diferentes de tallos femorales, muchos de estos modelos en un número inferior a 10 unidades en el conjunto de hospitales participantes en el RACat durante el periodo de estudio.
Por el hecho de representar menos del 1% de los implantes utilizados, estos últimos modelos fueron excluidos del estudio y se estudiaron, finalmente, 74 modelos de cótilas y 75 modelos de tallos femorales.

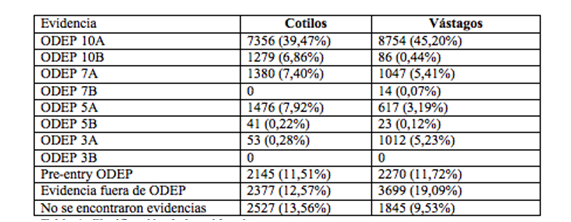
Los resultados del análisis -recientemente publicados- mostraron que menos del 50% de los componentes utilizados tenían el máximo nivel de evidencia científica según la ODEP. Este nivel máximo se obtiene cuando hay estudios de más de 10 años de seguimiento con un número de prótesis evaluadas superior a las 500 unidades.
También nos llamó la atención que no se pudo encontrar ninguna evidencia de 18 modelos de cótilas y de 16 modelos de tallos que representaban el 13.56% y el 9.53%, respectivamente, de todos los implantes realizados en este período de tiempo.
Todos los estudios científicos presentan limitaciones y no siempre es posible poder ofrecer resultados taxativos. Somos conscientes de ésto y del hecho que los datos de nuestro estudio son los resultados de un trabajo de investigación que es posible que no pueda reflejar de forma absoulta cómo es la realidad de los hospitales públicos catalanes.
Incluso así, queremos remarcar que la tarea del cirujano ortopédico cada vez más debe regirse en la medicina basada en la evidencia y este hecho es, justamente, una de las principales razones de ser de los registros de artroplastias: permitir realizar estudios como el que hemos podido llevar a cabo desde el Hospital Sant Rafael con la mirada puesta en la mejora de la atención sanitaria de las personas.
Entrada elaborada por Miquel Pons, Daniel Chaverri y Luis Lobo, Hospital Sant Rafael de Barcelona.




