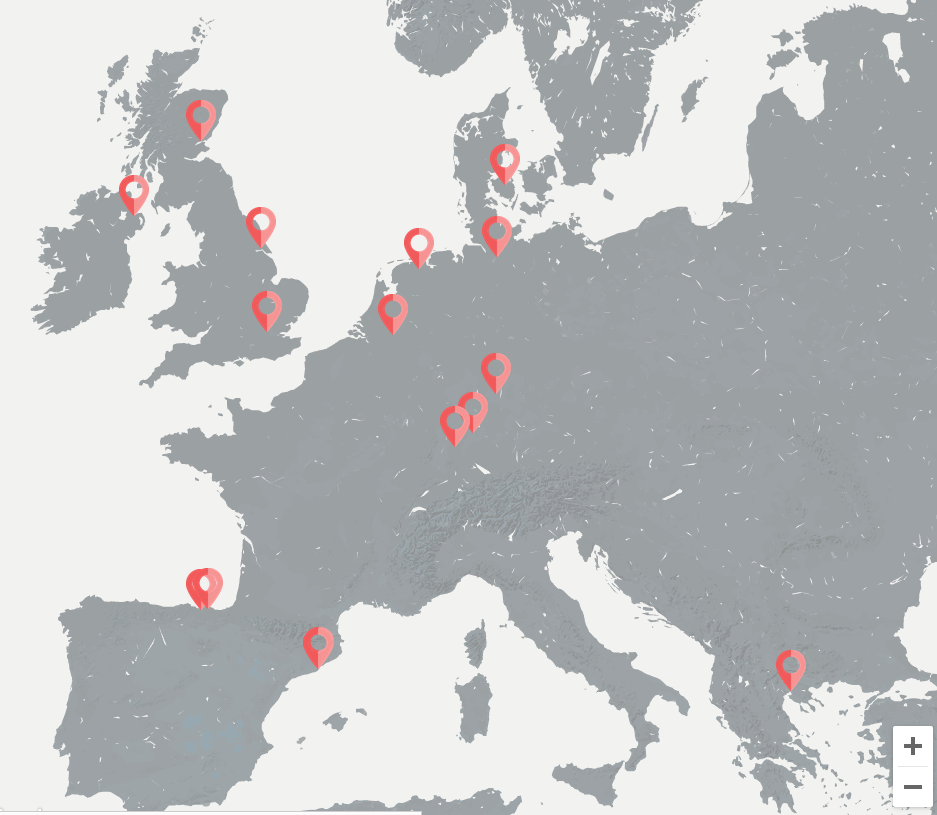
SUSTAIN és un projecte europeu Horizon2020 sobre atenció integrada per a gent gran que viu a casa amb necessitats complexes de salut i socials en què participen tretze iniciatives de set països europeus.
és un projecte europeu Horizon2020 sobre atenció integrada per a gent gran que viu a casa amb necessitats complexes de salut i socials en què participen tretze iniciatives de set països europeus.
Es tracta d’un projecte que té per objectiu millorar l’atenció centrada en la persona, la coordinació d’equips professionals, el caràcter preventiu de l’atenció, la seguretat i l’eficiència.
A Catalunya, dues iniciatives locals (Integració social i sanitària de Sabadell Nord i Programa per a pacients crònics complexos, avançats i població geriàtrica d’Osona) han participat dissenyant i desenvolupant projectes de millora que han estat avaluats per AQuAS (podeu consultar l’informe i l’article)
Professionals involucrats en els grups motor de les dues iniciatives locals (Sabadell i Osona) d’atenció integrada salut i social -metgesses de família, treballadors i treballadores socials, infermeres, geriatres i personal directiu- es van trobar el passat 23 de gener de 2019 a l’AQuAS en la seva primera reunió conjunta.

Els professionals van poder compartir reflexions al voltant d’una pregunta: Què ha quedat del projecte SUSTAIN en el territori?
Aquest va ser el punt de partida per apuntar accions concretes per a fer sostenibles els projectes i comentar també aspectes de millora més enllà del projecte.
L’objectiu era identificar oportunitats a l’abast de les pròpies iniciatives locals i que servissin per generar un entorn més favorable per a l’atenció integrada salut i social centrada en la persona, tant de caràcter preventiu com reactiu.
I de la pluja d’idees que es va realitzar se’n pot extreure un heptàleg d’accions locals per a l’impuls de l’atenció integrada salut i social centrada en la persona. Veiem-ho en detall:
- Prioritzar a nivell poblacional Acotar un grup poblacional per qui es considera més rellevant poder aplicar el nou mètode PIAI (Pla Individualitzat d’Atenció Integrada), per poder concentrar esforços en aquest grup, mentre el context no permeti escalar a tota la població de 65 i més anys. Una possibilitat seria la gent gran que viu a casa amb necessitats complexes salut i social que actualment rep atenció domiciliària de salut, o bé els casos que es coneixen des d’atenció primària de salut, però no són beneficiàries dels serveis socials d’atenció domiciliària, per trencar la barrera d’entrada a serveis socials o la manca de coneixement d’aquests serveis socials.
- Donar continuïtat a la coordinació intersectorial, tot valorant la idoneïtat del nou mètode PIAI per a cada cas individual Continuar amb les reunions periòdiques de l’equip de professionals encarregat de l’avaluació multidimensional de necessitats per tal de planificar una atenció individualitzada i integrada salut i social (com a mínim de la tríada d’atenció primària medicina de família-infermeria-treball social). Aquestes reunions, proposades amb periodicitat mensual, servirien per a què els equips valorin d’entre les persones usuàries visitades recentment (al centre d’atenció primària salut, a domicili, als serveis socials locals, a l’atenció intermèdia en el cas d’Osona) quines es podrien beneficiar, especialment, de l’aproximació integrada i participativa SUSTAIN, amb possibilitats d’introduir canvis o objectius que millorin l’atenció i la seva qualitat de vida.
- Convidar a professionals que no han participat en SUSTAIN a portar a terme el nou mètode PIAI, donant a aquests professionals les eines necessàries (temps, formació) per tal de familiaritzar-se amb l’aproximació d’atenció integrada salut i social centrada en la persona. En aquest sentit, es parla de la importància de “mantenir l’esperit SUSTAIN” i de poder treballar per involucrar mica en mica els professionals més reticents a introduir canvis en la seva manera de treballar.
- Realitzar una anàlisi de les diferents capacitats i competències de cada professional dels equips d’atenció primària (medicina de família-infermeria-treball social-treball social sanitari), i realitzar una distribució de rols i responsabilitats ad hoc, que permeti potenciar les habilitats de cada individu. Això pot implicar que professionals que formalment ocupen la mateixa posició (per exemple, medicina de família) s’especialitzin en un o altre tipus d’atenció (urgències, elaboració de PIAI, patologies concretes), la qual cosa voldrà dir que caldrà acceptar que no necessàriament tots els professionals d’una posició han de fer el mateix: “no cal professionals de talla única”.
- Potenciar la figura de portaveu de l’equip d’atenció, tant davant la persona usuària com a coordinadora interna de cada equip, remarcant que la persona usuària disposa d’un equip que es comunica per donar resposta el més aviat possible a les seves diferents necessitats. Es destaca l’oportunitat que tenen els treballadors i les treballadroes socials per actuar d’enllaç entre atenció primària salut, serveis socials locals i recursos comunitaris, tot coordinant les accions que es contemplin en els PIAI.
- Estudiar quin pot ser l’encaix òptim de la figura del professional de treball social sanitari, que, en el cas de Sabadell, s’ha incorporat molt recentment. Caldrà realitzar una anàlisi amb el conjunt dels professionals que intervenen en l’atenció, però especialment amb els propis professionals de treball social (siguin contractats pels serveis socials locals, treballadors/es social sanitari o treballadors/es socials especialitzats a l’atenció intermèdia) per a entendre capacitats i perspectives sobre quina ha de ser la funció de cadascú tenint en compte les seves particularitats i l’entorn específic en el qual exerceixen (per exemple, eines i procediments específics que poden aplicar, quins sistemes d’informació són al seu abast, amb quins altres professionals estan en contacte directe).
- Habilitar sistemes locals segurs i respectuosos amb la LOPD per tal d’intercanviar la informació mínima necessària per a realitzar l’avaluació multidimensional conjunta i compartir els PIAI entre els professionals més rellevants per a cada cas. Es menciona l’exemple del Sistema Integrat de Salut d’Osona (SISO), que permet als professionals d’atenció primària veure quines persones usuàries es troben ingressades als centres hospitalaris que formen part d’aquest sistema, o el mecanisme previst pel Consell Comarcal d’Osona per tal que els treballadors socials sanitaris empleats als centres de salut puguin consultar el grau de valoració de la dependència d’una persona usuària.
Acabem el post comentant que aquesta setmana hem particat a la conferència final del projecte a Brussel·les.

Entrada elaborada per Jillian Reynolds, Lina Masana, Nuri Cayuelas i Mireia Espallargues.













 Des del blog AQuAS tenim tradició compartint experiències innovadores en el context del sistema sanitari català i l’Observatori d’Innovació en Gestió de la Sanitat a Catalunya (
Des del blog AQuAS tenim tradició compartint experiències innovadores en el context del sistema sanitari català i l’Observatori d’Innovació en Gestió de la Sanitat a Catalunya (
 Si pensem en dades de salut podem fàcilment pensar en la
Si pensem en dades de salut podem fàcilment pensar en la 

